Hoy os traemos una de las sesiones de EULAR que nos ha parecido más interesante: los mecanismos fisiopatológicos de la fatiga en las enfermedades autoinmunes. Con esta ponencia, el Dr. Rainer H. Straub nos muestra por qué aparece la fatiga y por qué es diferente a la que pueda tener una persona sana.
Contenido del artículo
Dada la extensión del artículo, te resumimos brevemente lo que vas a leer:
- El correcto funcionamiento del organismo depende de la energía que obtenemos a partir de los alimentos.
- El cerebro y el sistema inmune son consumidores egoístas de energía, ya que «acaparan» toda la energía en determinadas situaciones.
- En las enfermedades autoinmunes, el sistema inmune acapara la mayor parte de la energía del organismo, en detrimento de los demás órganos y sistemas.
- La prevalencia de la depresión y la fatiga en las enfermedades autoinmunes es mayor que en la población sana.
- Esto se debe a que la inflamación propia de las enfermedades autoinmunes se traslada al cerebro, provocando una serie de cambios en el mismo que llevan asociados una superposición de fatiga, dolor y depresión.
- Además, la inflamación puede producir distintas formas de fatiga en las enfermedades autoinmunes: física, emocional y cognitiva.
Y ésa es la razón de que la fatiga de una persona con una enfermedad autoinmune sea diferente a la de una persona sana: en las enfermedades inflamatorias crónicas la inflamación provoca alteraciones en el cerebro y afecta negativamente al funcionamiento de los neurotransmisores en distintas áreas del sistema nervioso central.
Por último, responderemos a la pregunta de por qué la fatiga no desaparece en aquellos pacientes que están en remisión.
Para cuando termines de leer este artículo, esperamos que puedas entender el origen de la fatiga en las personas con una enfermedad autoinmune y por qué es diferente al cansancio en una persona sana.
El consumo de energía en el organismo
Nuestro organismo funciona gracias a la energía. Como siempre oímos a expertos en dietética y nutrición, nuestro cuerpo necesita una cantidad de energía diaria para funcionar de forma adecuada.

Pero ¿qué órganos son los que controlan la distribución de energía entre los órganos y sistemas? El cerebro y el sistema nervioso simpático son los principales controladores de energía ante las diferentes amenazas, mientras que el sistema inmune sólo interviene en los procesos de infección y heridas.

Lo importante en este punto es el hecho de que tanto el cerebro como el sistema inmune son independientes a la hora de adquirir la energía que necesitan. Es lo que se denomina teoría del cerebro egoísta y del sistema inmune egoísta, postuladas por Achim Peters y Rainer Straub respectivamente.
Estas dos teorías establecen que, en situaciones de alta demanda, el cerebro y el sistema inmune toman la mayor parte de la energía disponible de una manera egoísta.
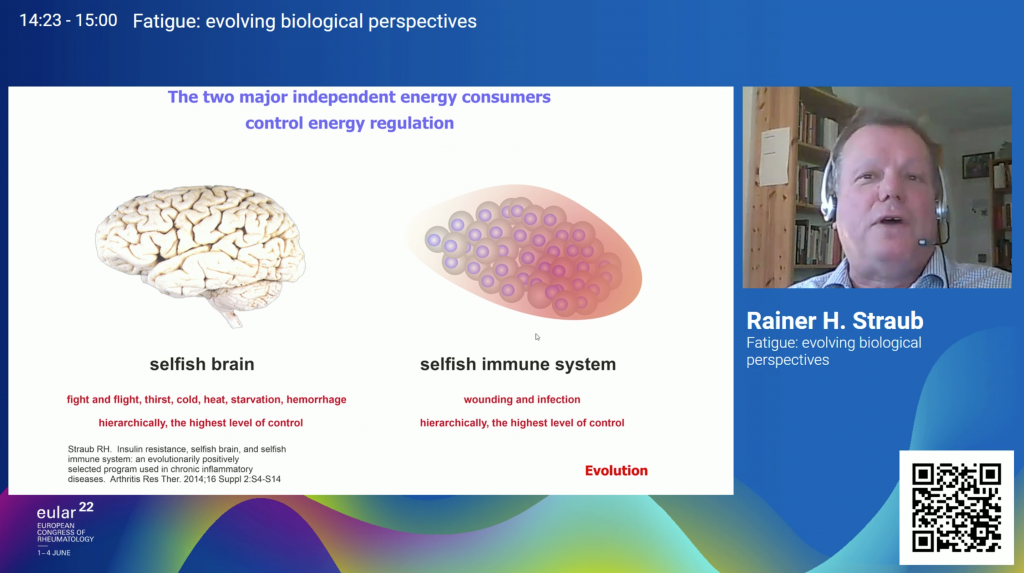
Si hablamos de enfermedades autoinmunes, que se caracterizan por una activación en exceso del sistema inmune, éste se convierte en el sistema más egoísta y el que manda en la distribución de energía al resto del organismo.
Aunque se trata de un proceso normal que ocurre en todas las personas siempre que hay una infección, este proceso se prolonga demasiado en el tiempo en el caso de pacientes con enfermedades autoinmunes, ya que el sistema inmune está continuamente activado.
Relación entre la fatiga y otros síntomas con la energía
Según comentó el Dr. Straub en el congreso de EULAR, muchos de los síntomas de las enfermedades autoinmunes podrían estar relacionados con los procesos energéticos y el «egoísmo» del cerebro y del sistema inmune. Esto se debe a que, tanto uno como otro, pueden inducir síntomas como depresión, fatiga, ansiedad, hipertensión, etc., dependiendo de quién tenga el control de la distribución de energía.

Cuando el sistema inmune se activa para combatir una infección, las citoquinas (o citocinas) que se secretan llegan al cerebro, donde se produce la secreción de más citocinas que promueven una serie de cambios de comportamiento que se traducen en malestar, fatiga, falta de motivación, falta de apetito, dolor y todo aquello que sentimos cuando estamos malos.
Se trata de una reacción normal que tiene la finalidad de preservar la energía para que el sistema inmune pueda quedarse con toda la que necesita para combatir al agente patógeno.
Sin embargo, esta reacción es algo diferente en los pacientes con enfermedades autoinmunes, ya que el sistema inmune está sobreactivado.
Veámoslo con más detalle.
Cómo la inflamación afecta al cerebro, produciendo fatiga, dolor y depresión
Según el estudio llevado a cabo por Korte M y Straub y publicado en la revista Rheumatology en 2019, «un sistema inmune activado puede cambiar la química del sistema nervioso y el funcionamiento del cerebro, provocando la fatiga«. De hecho, hay cada vez más evidencia de que existe una conexión bidireccional entre el sistema inmune y el cerebro que juega un papel en el desarrollo de la fatiga severa y la depresión.
Como hemos indicado muchas veces y nuestros médicos nos comentan en las diferentes jornadas que realizamos, una de las reacciones que se producen en nuestro organismo al activarse el sistema inmune es la producción de citoquinas (las proteínas que producen inflamación). Dichas citoquinas pueden entrar al cerebro por diferentes vías: a través de la sangre y a través de las vías nerviosas aferentes, que son las que transmiten las señales sensoriales hasta el cerebro.
La llegada de las citoquinas al cerebro provoca la activación de las microglías, unas células del sistema nervioso central capaces de producir citoquinas y que inducen la aparición de los síntomas que hemos mencionado anteriormente y que todos sentimos cuando estamos enfermos: cansancio, entumecimiento, falta de apetito…
Por tanto, podemos afirmar que la activación del sistema inmune se transmite al cerebro, provocando una serie de acciones que promueven cambios conductuales con la finalidad de ahorrar energía y que así el sistema inmune se quede con toda la que necesita para combatir la infección.
Se trata de un proceso que ocurre en todas las personas. Pongamos como ejemplo el virus de la gripe.
Cuando tenemos gripe nos sentimos «como si nos hubiera atropellado un camión»: cansados y sin ganas de nada. No tenemos apetito ni fuerzas.
Estos síntomas son la respuesta de nuestro organismo ante la infección, que hace que el sistema inmune se active y se quede egoístamente con toda la energía que disponemos para luchar contra la infección en detrimento del cerebro, que entra, por decirlo de alguna manera, en modo de ahorro de energía.
Una vez nuestro sistema inmune ha vencido a la gripe, la energía vuelve a distribuirse de forma normal entre todos los órganos y sistemas. Nos volvemos a sentir llenos de energía de nuevo.
En el caso de las enfermedades autoinmunes, este proceso de ahorro de energía se prolonga demasiado tiempo, dando lugar a la fatiga crónica con la que conviven muchos pacientes.
Sin embargo, no se trata sólo de eso, sino de que la fatiga es diferente a la de una persona sana. Veamos por qué.
Mecanismos por los que la inflamación provoca cambios en el sistema nervioso
Cuando el sistema inmune se activa (y es importante recordar que en las enfermedades autoinmunes está continuamente activado y en exceso), la tormenta de citoquinas producidas llega al cerebro a través de las vías explicadas anteriormente, provocando una serie de cambios. Pongamos algunos ejemplos:
- Las citoquinas TNF y las IL-2 interfieren con la secreción de noradrenalina, provocando fatiga cognitiva.
- Las citoquinas IL-2 también inhiben la liberación de dopamina, que está relacionada con la fatiga emocional, física y cognitiva.
Es importante añadir que la disminución en la noradrenalina y la dopamina va a tener un impacto en la depresión.
El Dr. Straub resume estos cambios que la inflamación provoca en el cerebro en el siguiente cuadro:
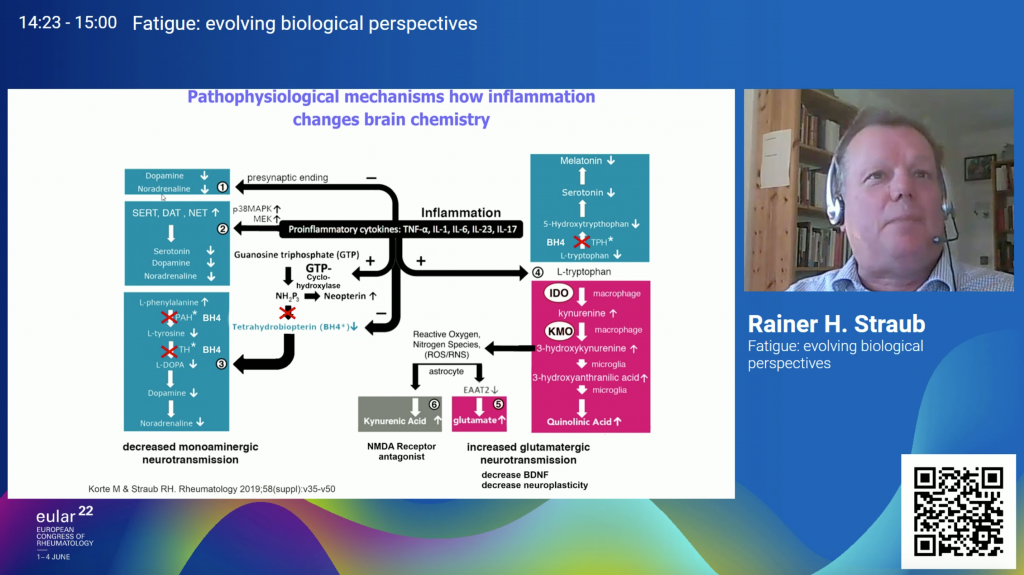
Son varios los estudios que se han llevado a cabo para demostrar la relación entre la activación del sistema inmune y la secreción de citoquinas y su impacto en los distintos tipos de fatiga que constituyen la llamada fatiga central: la cognitiva, la física y la motivacional.
También son varios los estudios que han demostrado que las terapias anti-citoquinas, como adalimumab o etanercept, tienen un efecto positivo sobre la fatiga y la depresión.
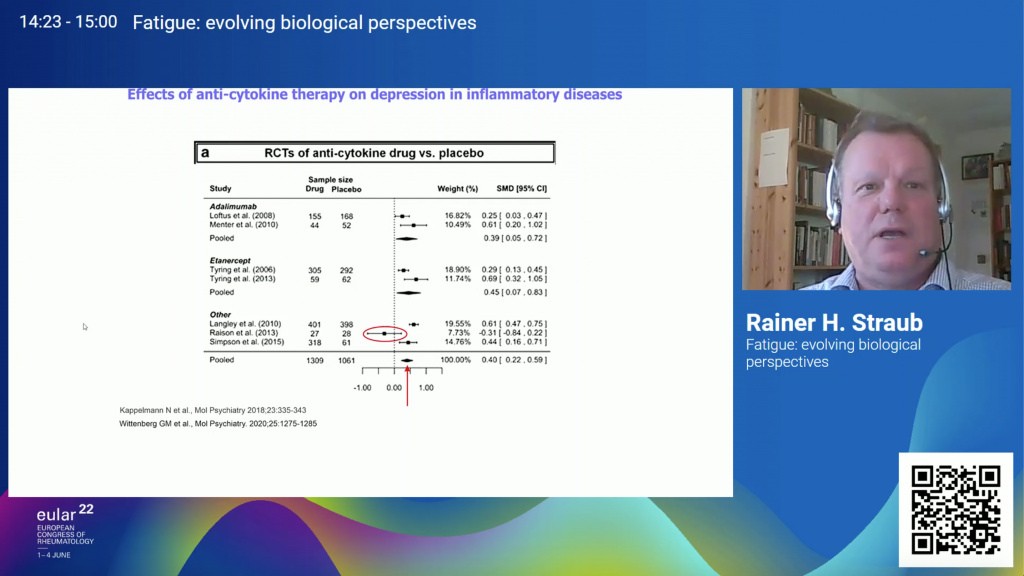
Entonces, si la fatiga es producida por las citoquinas que se secretan al activarse el sistema inmune, sería de esperar que dicha fatiga desapareciera en aquellos individuos en los que la enfermedad está en remisión. Sin embargo, esto no suele ocurrir con frecuencia y somos muchos los que, a pesar de estar en remisión o tener un nivel bajo de actividad de la enfermedad, seguimos viviendo con fatiga crónica.
¿Por qué la fatiga persiste incluso tras tratar la inflamación de manera efectiva en pacientes con enfermedades autoinmunes?
La inflamación presente en las enfermedades autoinmunes provoca una disminución en los factores de crecimiento nerviosos. Esto produce cambios a largo plazo en la morfología del cerebro, en la conectividad funcional en diferentes redes neuronales y en la sensibilización.
Como hemos visto anteriormente, la sobreactivación continuada del sistema inmune en pacientes con enfermedades autoinmunes provoca la secreción de citoquinas que acaban llegando al cerebro, provocando una serie de cambios neuroestructurales por los que síntomas como la fatiga, la disfunción cognitiva, el dolor y la ansiedad permanecen a pesar de estar en remisión.
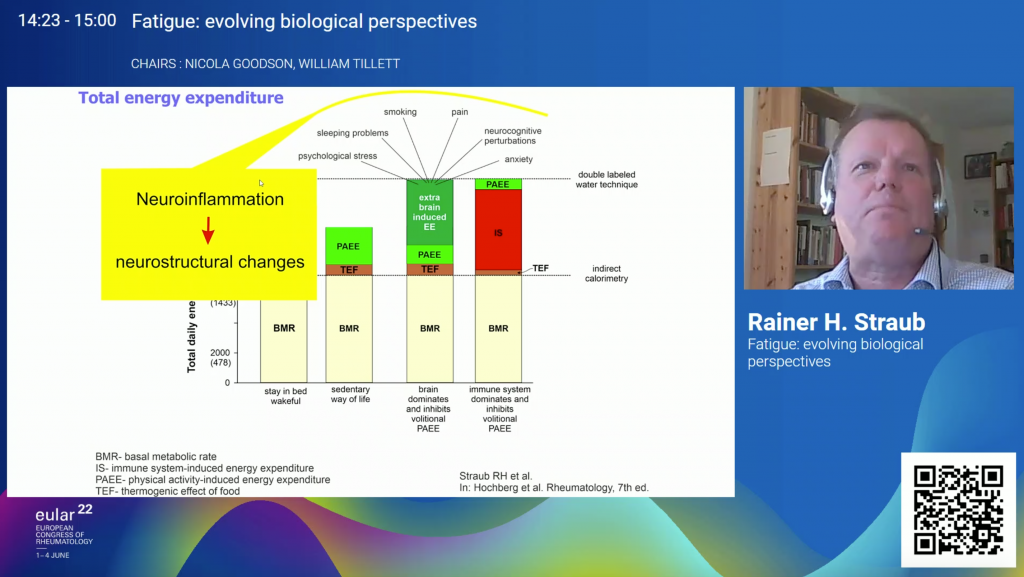
Por último, os dejamos algunas cifras para mostrar la prevalencia de la fatiga y la depresión en personas con enfermedades autoinmunes en comparación a la población sana.
La fatiga en las enfermedades autoinmunes
La fatiga es un síntoma común en las enfermedades autoinmunes. Está presente en el 50-92% de los pacientes de lupus y en el 60% de pacientes con enfermedades autoinmunes. Sólo un 17% de la población sana presenta fatiga.
Si, además, la persona fuma:
- Aumenta la fatiga.
- Disminuye la calidad del sueño.
- Aumentan la ansiedad y la depresión.
Como consecuencia de todo ello, se produce una disminución en la calidad de vida.

Prevalencia de la depresión en los pacientes con enfermedad autoinmune
De nuevo, la diferencia es grande si comparamos la prevalencia de la depresión entre la población sana y aquella con enfermedad autoinmune.
Mientras que la depresión se da en el 2-4% de la población sana, el 35% de los pacientes de lupus viven con depresión (Moustafa et al, 2020).

También te puede interesar:
- Consulta todos los eventos a los que asistimos en la sección «Asistencia a eventos«.
- Todas las sesiones de EULAR 2022, pinchando aquí.
- Otras sesiones de EULAR:
Fuentes:
- Ponencia de EULAR 2022.
- S Mechiel Korte, Rainer H Straub, Fatigue in inflammatory rheumatic disorders: pathophysiological mechanisms, Rheumatology, Volume 58, Issue Supplement_5, November 2019, Pages v35–v50, https://doi.org/10.1093/rheumatology/kez413
- Straub, R.H., Cutolo, M., Buttgereit, F. and Pongratz, G. (2010), Energy regulation and neuroendocrine–immune control in chronic inflammatory diseases. Journal of Internal Medicine, 267: 543-560. https://doi.org/10.1111/j.1365-2796.2010.02218.x
- Straub, R. The brain and immune system prompt energy shortage in chronic inflammation and ageing. Nat Rev Rheumatol 13,743–751 (2017). https://doi.org/10.1038/nrrheum.2017.172
Licenciada en Economía y autora del blog Tu Lupus Es Mi Lupus.
EUPATI fellow.
Community manager en Lupus Europe, AMELyA Lupus Madrid, ACOLU Lupus Córdoba y SAF España.
Redactora web en AMELyA Lupus Madrid y en SAF España.
-
Escrito por Nuria Zúñiga Serranohttps://lupusmadrid.org/author/nuria-zuniga/
-
Escrito por Nuria Zúñiga Serranohttps://lupusmadrid.org/author/nuria-zuniga/
-
Escrito por Nuria Zúñiga Serranohttps://lupusmadrid.org/author/nuria-zuniga/
-
Escrito por Nuria Zúñiga Serranohttps://lupusmadrid.org/author/nuria-zuniga/

El Dr. Antonio Gil Aguado es médico internista especializado en enfermedades autoinmunes sistémicas.
-
Revisado por el Dr. Gil Aguado#molongui-disabled-link
-
Revisado por el Dr. Gil Aguado#molongui-disabled-link
-
Revisado por el Dr. Gil Aguado#molongui-disabled-link
-
Revisado por el Dr. Gil Aguado#molongui-disabled-link



